Постановка на учет по беременности: правила постановки и документы
Постановка на учёт по беременности – ответственный момент в жизни будущей мамы. Важно не пропустить положенные сроки и обратиться именно в ту женскую консультацию, которая вам наиболее удобна.
Ранняя постановка на учёт по беременности в срок до 12 недель рекомендуется всем без исключения девушкам. Это позволяет в первую очередь выявить отклонения в ходе беременности на ранней стадии и вовремя начать лечение.
В 10–12 недель все будущие мамы должны пройти первый скрининг на выявление патологических состояний в организме плода.
Поэтому своевременная постановка на учёт в ЖК по беременности – это забота о здоровье вашего будущего малыша.
Некоторые девушки предпочитают частные медицинские центры, где наблюдение за беременной осуществляется за деньги.
Если вы приняли подобное решение, выберите тот центр, который имеет право на выдачу обменной карты, а также на оформление больничных и декретного отпуска.
Без этих документов вам не только не оформят пособие по беременности и родам, но и рожать придётся в обсервационном родильном отделении, где лежат те девушки, у которых есть инфекционные заболевания.
Документы для постановки на учёт по беременности вы можете отнести в женскую консультацию по месту жительства или фактического проживания. Если вы имеете страховой медицинский полис, то вас обязаны принять в любой поликлинике по всей России. Прописка не играет важной роли при постановке на учёт. При этом вы имеете право выбрать даже лечащего врача, который будет вас наблюдать.
Как происходит постановка на учёт по беременности?
- Вы приходите на приём к гинекологу с документами.
- Он проводит тщательный осмотр, опрашивает будущую маму и заполняет на неё карту, которая будет храниться в женской консультации.
- В дальнейшем вы получите на руки обменную карту, в которой будут отражены все данные об анализах, УЗИ и наблюдениях гинеколога. Эта карта обязательно нужна при поступлении в родильное отделение.
Акушер-гинеколог на первом осмотре проконсультирует вас по поводу питания, ответит на все вопросы и порекомендует витаминные комплексы. Он возьмёт некоторые анализы для постановки на учёт по беременности. Кроме того, вам будет дано направление на остальные анализы и список врачей, которых вы должны будете пройти перед следующим посещением гинеколога.
При наличии страхового медицинского свидетельства все консультации и анализы для беременной бесплатны.
Документы для постановки на учёт по беременности
Мы уже говорили о том, что срок постановки на учёт по беременности – до 12 недель. Правила при этом достаточно просты: вам просто следует вовремя прийти на первый осмотр к врачу. При этом необходимо иметь обязательные документы для постановки на учёт по беременности:
· паспорт;
· страховое медицинское свидетельство;
· страховое пенсионное свидетельство (полис СНИЛС).
Если вы приходите в женскую консультацию не по месту прописки, вас попросят написать заявление на имя главного врача или заведующего данной поликлиникой. В этом случае также рекомендуется взять с собой карточку из той женской консультации, где вы наблюдались ранее. История болезни, ход предыдущих беременностей и родов помогут гинекологу в ведении вашей беременности на данном этапе.
Анализы для постановки на учёт по беременности
При постановке на учёт по беременности гинеколог проводит обследования, которые необходимы ему для заполнения карты. Обязательно осуществляется осмотр на кресле: врач возьмёт мазок для исследований, осмотрит шейку матки и стенки влагалища, пропальпирует низ живота. Кроме того, он измерит массу тела будущей мамы, давление и наружные размеры таза с помощью специального инструмента.
Большое значение имеет беседа с гинекологом на первом приёме.
- Врач должен досконально узнать всю информацию о вашем здоровье и здоровье членов вашей семьи.
- Будет необходимо рассказать о предыдущих беременностях и родах, если они были, о наследственных и хронических заболеваниях, перенесённых инфекционных заболеваниях, менструальном цикле и вредных привычках.
- Гинеколог обязательно спросит у вас первый день последних месячных, чтобы определить акушерский срок беременности и предварительную дату родов.
Это все необходимые исследования и анализы для постановки на учёт по беременности. На этом приёме врач-гинеколог даст вам направления на сдачу других анализов (анализ крови, мочи, УЗИ, ЭКГ и т.д.) и на осмотр других врачей (терапевт, окулист, отоларинголог, стоматолог). После сдачи анализов и осмотра специалистов вам нужно будет снова посетить своего гинеколога для оценки результатов исследований и получения дальнейших рекомендаций.
Постановка на учёт на ранних сроках беременности
Ранняя постановка на учёт по беременности осуществляется в срок до 12 недель. Обычно девушка впервые обращается в женскую консультацию именно в период от 7 до 12 недель, когда узнаёт о беременности. Специалисты не рекомендуют обращаться в женскую консультацию ранее 7 недель, так как на этом этапе велик риск самопроизвольного выкидыша, о котором многие девушки даже не догадываются. Таким образом происходит естественный отбор: слабый и болезненный плод не выживает, а здоровый и сильный начинает развиваться и расти.
Постановка на учёт на ранних сроках беременности рекомендована всем будущим мамам по трём основным причинам:
- Именно в первые недели беременности закладываются все основные системы и органы малыша. Лучше, чтобы в этот период вы находились под контролем врача – гинеколога. Он сможет выявить отклонения в ходе беременности, даст все необходимые консультации и порекомендует витамины.
- Организм будущей матери в первые недели перестраивается под нужды плода, а значит, могут обостриться хронические заболевания или появиться новые. Осмотр и рекомендации гинеколога помогут избежать осложнений.
- При постановке на учёт до 12 недель девушка вправе рассчитывать на пособие, которое она получит при выходе в декрет (в 28 – 30 недель).
Оцените материал:
спасибо, ваш голос принят
detstrana.ru
Какие документы нужны, чтобы встать на учет по беременности 🚩 анализы для постановки на учет по беременности 🚩 Беременность и роды
Вы прописались по новому адресу. Сразу прикрепитесь к поликлинике. Обратитесь в регистратуру с паспортом, полисом ОМС и медицинской картой из поликлиники, где наблюдались раньше. Вот и все. Лечитесь на здоровье!Если вы хотите встать на учет в поликлинику рядом с работой, учебой или фактическим местом проживания, обратитесь к главврачу выбранной поликлиники с письменным заявлением. В нем укажите ФИО, пол, дату и место рождения, номер действующего полиса ОМС, наименование и адрес поликлиники, к которой прикреплены в данное время.
Не забудьте написать причину. Например, проживание в квартире мужа, совместно с родителями. При подаче заявления у вас попросят паспорт и медицинский полис.
Согласно ст. 17 Основ законодательства об охране здоровья граждан от 22. 07. 1993 года и в соответствии со ст. 5 Закона РФ «О медицинском страховании граждан в Российской Федерации» от 28. 06. 1991 года государство обеспечивает гражданам охрану здоровья и бесплатную медицинскую помощь по полису ОМС на всей территории РФ. В том числе за пределами постоянного места жительства.
Напомните главврачу о существовании этих документов в случае отказа. И не отчаивайтесь. Закон на вашей стороне.
Обратитесь с жалобой в Департамент здравоохранения. Ее лучше отравить письмом на почтовый адрес учреждения или в электронном виде на сайт. Можно пожаловаться в Территориальный фонд медицинского страхования. Они обязаны обеспечить вам медицинское обслуживание в полном объеме по полису ОМС. Если не ответили и не помогли, пишите в Роспотребнадзор или прокуратуру.
В случае положительного решения, что более вероятно, через несколько дней вы получите уведомление о принятии на медицинское обслуживание. Это еще не все.
Заполните бланк заявления на открепление. Его вам дадут в регистратуре выбранной поликлинике. Подпишите у главврача. Получите открепительный талон.
С ним нужно посетить прежнюю поликлинику, чтобы вас сняли с учета. Вашу медицинскую документацию перешлют в выбранное медицинское учреждение.
Теперь можно выдохнуть и похвалить себя. Наконец-то будете лечиться там, где вам удобно и где вы хотите. Затраченное на оформление документов время очень быстро окупится.
В Москве в выбранную поликлинику вы сможете ходить на прием. По вызову врач придет из поликлиники по месту вашей регистрации.
www.kakprosto.ru
документы, что делать если не ставят на учёт и какой крайний срок
Беременность — особый периодом в жизни женщины. Во время нее нагрузка на организм будущей мамы серьезно увеличивается, что сопровождается анатомическими и гормональными изменениями. Чтобы быть уверенной в правильном развитии плода и отсутствии проблем с собственным здоровьем, беременной нужно своевременно встать на учет в женскую консультацию.
Для начала следует записаться к врачу-гинекологу, который ведет прием в ЖК. Государством предоставляется право на бесплатное лечение по прописке или по месту фактического нахождения.
Зачем нужен учет по беременности?
Женщина, вставшая на учет по беременности, может рассчитывать на получение бесплатной медицинской помощи в течение всех 9 месяцев. Наблюдение за развитием плода начинается с момента первичного осмотра. Исследования проводятся систематически, чтобы выявить любые отклонения от нормы.
В женской консультации выдают бумаги, которые нужны при поступлении в роддом, – карту обмена и родильный сертификат. При возникновении осложнений выписывают направление на лечение в стационаре.

Посещение врача
В день постановки на учет на будущую маму заводят обменную карту. Врач определяет ее вес, измеряет артериальное давление, изучает историю болезни и выдает направление на анализы.
Необходимо знать, что по закону РФ медицинскую помощь обязаны оказать и без поставки на учет в женской консультации. Однако регистрация собственного состояния и плановое посещение гинеколога помогают избежать проблем во время вынашивания малыша.

Документы для учета
По медицинским показаниям работодатель обязан обеспечивать беременной сотруднице лучшие условия труда и менее стрессовую обстановку, а для подтверждения своих прав будущей маме понадобится справка из женской консультации. Сверхурочная занятость, работы в выходные дни и праздники беременной противопоказаны, в противном случае работодатель нарушает закон.
Уволить будущую мать могут крайне редко. Для гарантии соблюдения своих прав женщине следует в день постановки на учет взять справку о сроке беременности и представить ее работодателю.
Где наблюдаться
По закону девушка имеет право самостоятельно выбирать клинику с более комфортными для себя условиями. Наблюдаться во время беременности можно в разных учреждениях:

Центры для учета по беременности
- Женская консультация — это стандартный учет. Регистрация разрешена в понравившейся ЖК по месту нахождения, но тогда необходимо оформить закрепление.
- Перинатальный центр — роддом с дополнительными условиями и палатами для тяжелого течения беременности. Такие учреждения открывают по всей стране. Технологии и современное оборудование позволяют местным врачам оказывать качественную помощь. В некоторых перинатальных центрах не только наблюдают беременность, но и принимают роды.
- Частная клиника — предлагает набор услуг, но не выдает важных документов для бесплатного оказания медицинской помощи при родах. Заключается контракт на ведение беременности. Страховая компания открывает на имя роженицы счет. Обычно в страховку входят плановые анализы, обследования, осмотры гинеколога. Минусы обслуживания в частной клинике — оплата всех услуг, отдельная регистрация в роддоме и отсутствие сертификата.
- Наблюдение при роддоме. Существуют отделения при родильных домах, в которых ведут наблюдение за здоровьем беременных. Чтобы обследоваться при роддоме, нужно заключить контракт со страховой компанией, которая сотрудничает с учреждением. Преимущество — курирование пациентки до самых родов и во время них одним медицинским центром.
При заключении договора на обслуживание с частной клиникой необходимо внимательно читать сноски: какие услуги компания обязуется оказать и какие из анализов отсутствуют в чек-листе. Обязательно нужно ознакомиться с пунктом «Исключения». В нем поясняются условия контракта, причины возможного расторжения и то, какие услуги будут платными.
Учет по беременности — когда вставать
Нет закона, который бы обязывал регистрироваться на определенном сроке беременности. Но тем, кто оформил учет до двенадцати недель, начисляется дополнительное пособие.

Когда вставать на учет по беременности
Нижней временной планки постановки на учет не существует — в сложных ситуациях за здоровьем будущей мамы следят с 5 акушерской недели. В норме врачи рекомендуют плановые обследования на 8-11 неделе. На этом сроке беременности проводятся важные процедуры, отслеживающие здоровье будущего ребенка.
Для срочного похода к врачу существуют следующие причины:
- ухудшение общего состояния;
- неблагоприятные условия труда;
- наличие выкидышей в анамнезе;
- возраст будущей мамы старше 35 лет;
- наличие хронических заболеваний.
Дать точный ответ на вопрос, когда нужно вставать на учет по беременности, нельзя. Максимального срока беременности, при котором можно обратиться в ЖК, не существует. В идеале это нужно сделать до 12 акушерской недели. Крайний срок — до наступления декретного отпуска, то есть до 30 недель. Тогда врач успеет назначить медицинское обследование и выдать больничный лист для оформления справки.
Какие требуются бумаги на оформление?
В медицинскую поликлинику необходимо предоставить:
- паспорт — нужен для регистрации личной карты;
- полис ОМС — дает право на лечение бесплатно;
- СНИЛС.
Для планового осмотра потребуется аптечная пеленка, бахилы, тетрадь и карандаш, чтобы записать рекомендации доктора.
В медицинском центре проводится регистрация двух именных карточек:
- индивидуальный листок роженицы — хранится у гинеколога, который проводит плановые осмотры. Отсчеты распределяют в порядке дней посещения;
- обменная карта — основной документ пациентки, который отдается в руки будущей матери на 21 неделе беременности. Необходим для регистрации в роддоме.

Медицинские анализы для учета по беременности
Обе карты содержат анализы за весь срок, сведения о развитии малыша, результаты исследований и УЗИ.
Плановые медицинские обследования в каждом триместре проводятся бесплатно. Гинеколог следит за состоянием девушки, прописывает рекомендации, направляет на обследования и исключает появление осложнений.
Как встать на учет без прописки
Чтобы встать на учет без прописки, необходимо взять с собой на прием к гинекологу паспорт и полис ОМС. На основе Закона об обязательном медицинском страховании гражданам РФ предоставляется ряд услуг на бесплатной основе:
- Государственная программа покрывает расходы на лечение по всей территории РФ, если произошел страховой случай. Медицинская страховка предоставляет гарантии на бесплатное лечение. Сюда входят первичный осмотр, санитарная помощь, а также специализированное лечение в случае беременности, родов и послеродового периода.
- Страховое свидетельство дает право на самостоятельный выбор центра из тех, которые включены в законодательную систему по страхованию.
- Сменить лечащего доктора можно с помощью прошения на имя главного врача в рамках страховой программы.
По закону будущая мать может сменить медицинский центр один раз в год. Сюда не входят случаи переезда или временной смены жилья.
Таким образом, каких-либо проблем у будущей мамы, не имеющей прописки, при постановке на учет по беременности возникнуть не должно. Главное, чтобы женщина имела при себе полис ОМС и паспорт РФ.

Прикрепление
Чтобы закрепиться за конкретным медицинским центром, нужно написать заявление на имя главного врача, указав прописку по паспорту, адрес фактического проживания и номер полиса ОМС. При получении отказа следует направить запрос в вышестоящие инстанции.
Что спрашивает врач на приеме?
На первичном осмотре доктор ознакомится с карточкой пациентки и гинекологическими показателями. Необходимые записи — периодичность менструального цикла, количество беременностей и особенности их течения, наличие хронических заболеваний.
Для полного анамнеза специалист потребует информацию о родителях: есть ли сахарный диабет, гипертония, психические и онкологические заболевания. Также уточнит, здоров ли отец будущего ребенка.

Первое посещение гинеколога
Первое посещение доктора во время учета
В медицинскую карту заносятся показатели телосложения девушки, сведения о массе тела и рационе. Также акушер определяет размеры таза и проводит осмотр матки, после чего озвучивает срок беременности и вероятную дату родов. Специалист может назначать УЗИ.
Измерение артериального давления проводится на каждом приеме в обязательном порядке.
Каких еще врачей нужно проходить во время беременности
В плановом порядке гинеколог направляет будущую маму к эндокринологу, окулисту, ЛОРу, терапевту женской консультации. Это необходимо для того, чтобы понять, сможет ли женщина выносить ребенка, нет ли у нее серьезных заболеваний, противопоказаний к естественным родам.
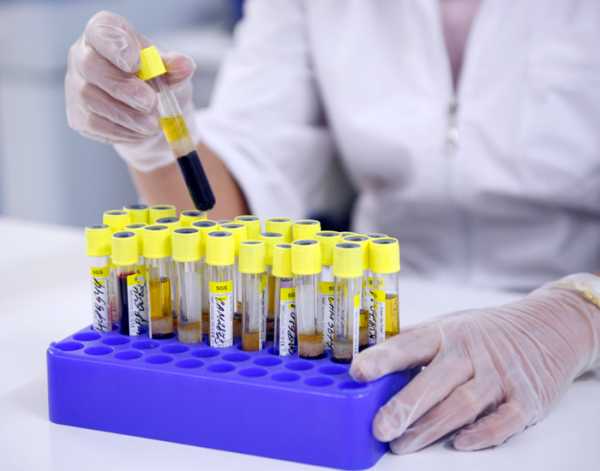
Общие анализы необходимо сдавать несколько раз
Терапевта и стоматолога нужно посетить четыре раза. Записаться на прием к отоларингологу и офтальмологу придется два раза.
Анализы
Что потребуется сдать:
- анализ мочи на белок;
- анализ мочи на наличие бактерий;
- кровь на группу и резус-фактора;
- общий тест на сифилис и ВИЧ;
- анализ крови на гепатит В;
- тест сосудистых стенок — выявляет количество в крови антител;
- мазок на цитологию.
Отец ребенка проходит флюорографию и сдает общий анализ крови.
Первые результаты обследований матери помогают определить, нет ли отклонений в развитии плода. Если гинеколог посчитает нужным, он выдаст женщине направление на анализ крови на переносимость глюкозы и на антитела (при резус-конфликте).
Исследование во время беременности предотвращает риск заболеваний плода
На 12 неделе беременности нужно пройти плановое УЗИ, только потом — биохимический тест. Повторные ультразвуковые исследования назначаются на 19-23 и 32-36 неделях беременности.
Вышеперечисленные анализы необходимо сдавать в обязательном порядке всем будущим матерям. В зависимости от состояния здоровья врач назначает дополнительные исследования.
Как получить отпуск
На приеме выдается листок о нетрудоспособности. Оформляет его акушер-гинеколог или доктор, который ведет осмотр. Сроки:
- нормальное протекание беременности — с 30 недели. Общая продолжительность отпуска 140 дней — 70 дней перед родами и 70 дней после них;
- многоплодная беременность — с 28 недели. Лист о нетрудоспособности выдается на 180 календарных дней.
Осложнения при родах дополняются 16 днями. Тогда общий период отпуска составляет 156 дней.
Сроки
Общий срок наблюдения за состоянием будущей матери — 30 недель. За это время нужно пройти врачей 8 раз. На сдачу анализов уходит в среднем 3 дня. Последний прием назначается на 40 неделе беременности, далее выдается направление в отделение роддома и закрывается лист учета.

Учет по беременности помогает отследить развитие плода
На 33 неделе отдают сертификат и справку об уходе в декрет. Также оформляют документы, по которым выдается денежное пособие. Если предстоит переезд и смена прописки, учет в районной поликлинике будет закрыт, но переведен в ЖК по новому месту жительства. Все документы маме следует взять с собой.
Итак, за беременность потребуется:
- пройти регистрацию в медицинском центре;
- посещать разных врачей и проходить обследования;
- оформить обменную карту;
- получить бумаги на выплаты ежемесячного пособия.
Но главное, что дает женщине поставного на учет по беременности, — это уверенность в том, что с ней и ее будущим ребенком все в порядке.
babytoday.ru
Ведение беременности: постановка на учет, обследования на разных сроках | Материнство
Тамара, мама двух дочек, на вопросы из серии «когда за сыном», отвечала честно:
– Да я бы рада. Но как вспомню, что придётся чуть ли не жить в женской консультации, анализы сдавать, для этого рано вставать… – и она махала рукой: мол, на такое больше не способна.
И понять её можно. Список обследований и анализов, которые предстоит пройти за время беременности, способен огорошить, особенно тех, кто собирается стать мамой впервые. И возникает множество вопросов: зачем столько всего, обязательно ли выполнять «программу» от и до или можно ли от чего-то отказаться…
Конечно, каждая будущая мама вправе сама ответить на эти вопросы. Но для начала всё же советуем не рубить сплеча (я здорова, и мне ничего из этого не нужно!), а ознакомиться с информацией о том, какие обследования врачи советуют проходить беременным и почему.

На учёт становись! Первый триместр (1 – 12 неделя)
Собираясь в первый раз идти в женскую консультацию, чтобы встать на учёт, имейте в виду, что сделать это набегу, между делом, не получится. И дело не в очередях, а в том, что постановка будущей мамы на учёт – дело серьёзное и не быстрое. Акушер-гинеколог подробнейшим образом опросит вас и занесёт всю полученную информацию в медицинскую карту особого образца, которая ведётся во время всей беременности.
Вопросы, которые среди прочих задаст врач:
- Не было ли в семье случаев психических, онкологических и других серьёзных заболеваний, нарушений эндокринной системы, пороков развития органов.
- Нет ли у вас аллергии.
- Не болели ли вы инфекционными (генитальный герпес, трихомониаз, хламидиоз и т.д.) и/или гинекологическими (миома матки, дисфункция или новообразования яичников и т.д.) заболеваниями. Были ли гинекологические операции, по какому поводу.
- Каковы особенности менструального цикла (когда установился, нет ли нарушений и т.д.)
- Сколько было беременностей, и чем они закончились.
- Какими средствами контрацепции пользовались.
Такое количество вопросов не должно удивлять или раздражать вас: все они направлены на то, чтобы ничего не упустить и помочь вам благополучно выносить и родить ребёнка. Поэтому лучше заранее подготовиться, вспомнить или уточнить информацию. Ещё лучше – принести выписки из историй болезни, результаты анализов и прочих исследований, если этой информации нет в медицинской карте той поликлиники, где вы собираетесь вставать на учёт. Не смущайтесь, это не будет выглядеть ненужной въедливостью и занудством. Наоборот, врач поймёт, что имеет дело с будущей мамой, которая серьёзно относится к своему положению. А это всегда вызывает уважение и симпатию (во всяком случае, у хороших специалистов; а к плохим вы и сами не хотите попасть, не правда ли?)
Помимо подробнейшего опроса, акушер-гинеколог обязательно проведёт обследование, на которое тоже потребуется много времени. Ведь осмотреть нужно будет и кожу (чтобы не упустить проявления анемии, герпеса, проблем с почками и т.д.), и щитовидную и молочные железы, ноги (чтобы исключить варикоз). Обязателен и гинекологический осмотр, он поможет убедиться в отсутствии нарушений в строении органов беременной. Кроме того, во время него доктор возьмёт мазок из влагалища (он покажет отсутствие или наличие бактериальной инфекции).
В конце визита вы получите целую стопку направлений на исследования, которые будет необходимо пройти в ближайшее время.
Что нужно сдать после постановки на учёт:
- Анализ крови на сифилис (RW), ВИЧ, антитела к гепатиту В и С (из вены).
- Анализ крови на группу крови и резус-фактор (из вены).
- Анализ крови клинический (из пальца). Он покажет, нет ли у будущей мамы анемии, воспалительных изменений в крови.
- Анализ крови биохимический (из вены). Поможет выяснить, достаточно ли в крови беременной белка, глюкозы и других веществ, которые необходимы для правильного развития эмбриона (плода).
- Исследование факторов свертываемости крови по-другому называется коагулограммой (из вены). Его результаты покажут, нет ли у будущей мамы болезней крови, нарушающих свёртываемость. Знать это врачам необходимо, поскольку низкая свёртываемость чревата осложнениями или даже прерыванием беременности (в результате кровотечения или преждевременной отслойки плаценты), а высокая – медленным движением по сосудам, что может повредить ребёнку.
- Анализ мочи общий. Даст информацию о плотности и составе мочи, что позволит исключить проблемы с почками или сахарный диабет.
Будущим мамам, беременность которых протекает без осложнений, общие анализы крови и мочи следует сдавать 1 раз в месяц. Мазок на флору обычно берётся при первом посещении, на 28 – 30, 36 неделях, либо по мере необходимости.
За полтора – два месяца до предварительной даты родов анализы придётся сдавать чаще: общие анализы крови и мочи – 1 раз в две недели.
Кроме того, если вы ещё не делали УЗИ, то доктор назначит и его. В ходе исследования посмотрят, как развивается эмбрион, соответствуют ли его размеры сроку беременности, не повышен ли тонус матки, нет ли в ней или в придатках новообразований. Эта информация тоже чрезвычайно важна и помогает избежать многих неприятностей.
Также в первом триместре (ближе к его концу) проводят исследование, включающее в себя анализ крови (из вены), выявляющий отклонения в развитии ребёнка, и УЗИ, во время которого специалисты определяют степени возможность наличия у малыша некоторых генетических аномалий.
Если всё в порядке, то свою «программу минимум» для первого триместра вы выполнили и можете жить спокойно (разумеется, не забывая своевременно посещать врача).
В случае каких-то осложнений может потребоваться «программа максимум»:
- Если в крови мамы есть антитела к вирусу гепатита (не важно, В или С), то ей назначат подробный биохимический анализ крови, включающий исследование ферментов печени, и ультразвуковое исследование этого органа.
- В случае выявления анемии, беременную направят на биохимический анализ крови, при помощи которого определят уровень сывороточного железа (от него зависит тяжесть анемии).
- Разница резус-факторов будущих мамы (-) и папы (+) – повод сдать анализ крови на резус-антитела (из вены). Их обнаружение – тревожный сигнал. Ведь это означает, что малыш унаследовал положительный резус-фактор своего отца, а это грозит резус-конфликтом и гемолитической болезнью. В таком случае за здоровьем мамы и малыша требуется особый контроль.
- Дополнительные обследования на инфекции назначают беременным, если они болели герпесом, хламидиозом, токсоплазмозом и т.д., или в случае наличия в анамнезе хронических воспалений придатков, внематочной или неразвивающейся беременности, выкидыша, плацентарной недостаточности, многоводия. Обязательно обследуют и тех будущих мам, предыдущие дети которых рождались с признаками инфекций (пневмонией, конъюнктивитом и т.д.) или поражениями центральной нервной системы.
- Наличие у будущих родителей или их близких родственников пороков развития или болезней сердца, почек и других органов – веская причина для дальнейшего обследования и консультации генетиков.
- Если у беременной есть признаки раннего токсикоза или угрозы выкидыша, тоже обязательно будет проведено тщательное обследование.
- Привычное невынашивание беременности или неразвивающиеся беременности, а также пороки развития предыдущих детей женщины – основание для направления пациентки к генетикам.
Визиты к акушеру-гинекологу:
До 20-й недели – 1 раз в месяц.
С 20-й до 33-34-й недели – 2 раза в месяц.
С 33-34 недели до родов – 1 раз в десять дней.
С 37-й недели – 1 раз в неделю.
Каких ещё специалистов должна посещать будущая мама:
Терапевт:
На сроке до 12 недель.
После 20 недели беременности.
Зачем:
Это делается для того, чтобы удостовериться в отсутствии заболеваний, которые могут помещать благополучному течению беременности.
Окулист:
На сроке до 12 недель.
После 20 недели беременности.
Зачем:
Врач проверит состояние зрение беременной, даст рекомендации по способу родоразрешения. Если проблем нет, то визит будет разовым. В противном случае может понадобиться постоянное наблюдение специалистов.
Стоматолог:
На сроке до 12 недель.
Зачем:
Посещение стоматолога поможет избежать развития болезнетворных микроорганизмов в несанированной полости рта.
Продолжаем подготовку. Второй триместр (13 – 26 неделя)
«Программа минимум»:
- Во время каждого визита к врачу во втором триместре вам будут измерять окружность живота и высоты дна матки. Кроме того, обязательны замеры веса. Это нужно, чтобы врач видел, нормально ли развивается малыш и набирает вес будущая мама.
- На 16-й, а потом и 22-й неделе, как правило, назначают следующие УЗИ. Во время них особое внимание так же будет уделяться соответствию размеров плода сроку беременности. Помимо этого, исследование поможет выяснить, нет ли у крохи пороков развития и каково состояние плаценты (толщина, величина, степень зрелости и соответствие степени зрелости сроку) и место её расположения.
- На 18-й неделе снова назначают анализ крови на сахар.
- Во втором триместре при помощи исследования уровня белков (альфа-фетопротеина и хорионического гонадотропина) выявляются риски хромосомных аномалий и врождённых пороков развития плода.
«Программа максимум»:
- В случае, если будущие родители старше 35 лет, кто-то из них (или оба) болен хламидиозом, герпесвирусной инфекцией и т.д. или имеет пороки развития органов, на 17 – 20 неделе врач назначит пренатальную диагностику. Это исследование поможет обнаружить те серьёзные генетические нарушения, которые невозможно определить при помощи УЗИ.
- Исходя из результатов пренатальной диагностики, акушер-гинеколог и врач-генетик принимают решение направлять или не направлять пациентку на исследование околоплодных вод. Амниотическую жидкость для анализа берут через прокол плодных оболочек. Помимо этого, могут назначить и исследование крови малыша. Материал для него берут при помощи кордоцентеза (прокола пуповины).
- Дополнительные исследования могут назначить и в случае, если здоровье будущей мамы внушает опасения (например, есть пороки сердца, болезни почек или сахарный диабет).
Схема обследований и анализов, которые предлагает современная отечественная медицина будущим мамам, позволяет максимально обезопасить как саму женщину, так и малыша.
Дело движется к финалу. Третий триместр (26 – 40 неделя)
«Программа минимум»:
- На каждом приёме врач продолжает проводить измерения окружности живота, высоты дна матки и веса будущей мамы.
- На 26-й неделе проводится очередное УЗИ. Однако если беременная чувствует себя хорошо, а результаты предыдущих УЗИ были в пределах нормы, врач может принять решение не проводить это исследование.
- С 28-29 недель проводят допплерометрические исследования. Хотя внешне всё происходящее похоже на обычное УЗИ, этот метод исследования показывает кровоток ребёнка, а это помогает понять, достаточно ли он получает кислорода и питательных веществ.
- 33 неделя – время первой кардиотокограммы (КТГ). Она даёт врачам информацию о самочувствии малыша. Ближе к родам исследование повторяют. В этот же период могут назначить ещё одно УЗИ, поскольку именно на поздних сроках ста
- В 30, а потом и в 36-38 недель назначают повторные анализы крови на ВИЧ, сифилис. Результаты анализов вносят в обменную карту, которую беременная должна взять с собой в роддом.
- На 38 – 40 неделях вам снова сделают УЗИ. Оно покажет положение малыша, пуповины, а также состояние и степень зрелости плаценты.
«Программа максимум»:
- В случае, если по результатам КТГ ребёнок чувствует себя недостаточно хорошо и есть необходимость выяснить причины этого, ещё раз назначают УЗ-допплерометрию.
На финишной прямой
Во время родов врачи наблюдают за состоянием роженицы: цветом кожных покровов и слизистых, частотой пульса, дыхания и давлением. Кроме того, проводят кардиомониторинг – при помощи датчиков, закреплённых на животе роженицы, следят за сердцебиением малыша во время схваток.
Дело сделано, извольте обследоваться!
Через сутки после появления на свет малыша проводятся общие анализы крови и мочи.
На первые или вторые сутки вам могут назначить гемостазиограмму. Делается это для своевременной диагностики и предотвращения осложнений, вызванных слишком быстрым или медленным движением крови по сосудам, в следующих случаях:
- После любого оперативного вмешательства (к ним относятся кесарево сечение или ручное отделение последа).
- Если у мамы варикозное расширение вен.
3 – 5 сутки – время для УЗИ. При помощи него установят, как сокращается матка, нет ли в ней кусочков плаценты и/или скоплений сгустков крови, а также признаков воспаления.
Вот и всё. Может показаться, что список этот, действительно, слишком длинный. Но если раскидать все пункты на девять месяцев, то окажется, что всё не так уж и страшно. А здоровье – ваше собственное и малыша – серьёзное основание для того, чтобы проходить все необходимые обследования и нужные анализы.
В этом на собственном опыте убедилась Анна. Две её дочки были долгожданными (старшая родилась, когда Анне уже исполнилось 33, а младшая – в 35) – их рождению предшествовали годы и годы бесплодия. Всю первую беременность будущая мама тщательнейшим образом соблюдала указания врачей. Тем более что коагулограмма показала проблемы со свёртываемостью крови, пришлось наблюдаться в специализированном центре, специалисты которого знали, как помочь ей. В итоге, в срок родилась крепенькая и здоровая девочка.
Вторая беременность стала не меньшей неожиданностью. Старшая дочка требовала много внимания, помочь Анне было некому (муж постоянно был в командировках, бабушки жили далеко, а на няню Анна и сама не соглашалась). В итоге, к специалистам по проблемам со свёртываемостью крови женщина обратилась лишь на тридцать четвёртой неделе, правда, сама себя она успокаивала тем, что анализы, сданные в женской консультации, показали лишь незначительные превышения нормальных параметров. В итоге, не успели прийти результаты исследований, взятых в специализированном медицинском центре, как у Анны началось кровотечение. Из-за преждевременной отслойки плаценты, ей было проведено экстренное кесарево сечение. Младшая дочка появилась на свет на тридцать пятой неделе. Потом та же врач, что наблюдала её первую беременность, мягко пожурила:
— Вот видишь, понадеялась на «авось», приехала к нам слишком поздно, и мы не успели предотвратить отслойку.
Анна только сокрушённо кивала. Она и сама понимала, что была не права. К счастью, ошибка не стала фатальной. Её младшую дочку спасли. И, хотя им с мужем пришлось пережить несколько страшных дней, вскоре девочка пошла на поправку. Сейчас, четыре года спустя, здоровье малышки в полном порядке. Но всем своим знакомым будущим мамам Анна, если у неё спрашивают совета, рекомендует внимательно слушать врачей, строго следовать их указаниям и рекомендациям и не надеяться на тот самый «авось», который когда-то так подвёл их с дочкой.
Внимание! Все сроки и виды исследований в статье указаны примерно и могут варьироваться. Данные, приведённые выше, помогут вам в общих чертах представлять, что, зачем и когда будут назначать специалисты за время беременности. Более подробную, полную и актуальную информацию вы получите от своего врача.
Фото — фотобанк Лори
Дата публикации 17.08.2018
Автор статьи: Яна Перепечина
materinstvo.ru
Чтобы встать на учет по беременности, какие документы нужны?
1. придти в консультацию с паспортом и полюсом 2. Первый прием у Вас будет по очереди, а потом, когда Вас поставят на учет, будете приходить, и когда будете брать стат-талон говорите, что по беременности Обычно, если Вам дали, например, талончик на время 15.00,то всё равно не попадете в это время, в лучшем случае 15.20-15.30. Так что на быстрое посещение гинеколога не рассчитывайте! С УЗИ та же фигня—всё оочень долго! А раз есть все анализы, то сразу и поставят на учет. Если Вы хотите успеть встать до 12 недель, то скажу что выплаты там по этому поводу мизерные-что то около 300 руб=)) И получите их после родов! Кстати, как встанете, просите чтоб Вам молоко выписывали и витамины. «МД мил» называются, его дают бесплатно 2 банки в месяц для того, чтоб у Вас молоко было. Да и вообще просто полезное и вкусное=)) Витамины точно не помню какие, но тоже должны давать. Государство деньги выделяет, а дают его не везде! ! А всё по тому, что мы не знаем.
паспорт полис….
паспорт, полис
Все как на обычный прием: паспорт, полис, зеленую карточку. Амбулаторную карту. там вам заведут еще две карты: обменку (у вас будет на руках) и большую для себя врач оставляет!
паспорт, медицинский полис, ну и регистрация если временная.
Полис ОМС и всё в принципе. Паспорт с регистрацией не помешает, если есть. Позже понадобится страховое пенсионное. Если дали направление на анализы и бегунок, значит уже поставили на учет.
паспорт. полис, страховое пенсионное
у нас нет никакого бегунка.
по месту прописки — паспорт и полис, а если по месту жительства (не совпадающим с пропиской) то еще открепление, хотя обязаны поставить на учет и без этого документа, я пока встала, столько намучилась))) ) если у вас такая же ситуация то лучше почитайте статью <a rel=»nofollow» href=»http://puzyaka.ru/articles/archives/783″ target=»_blank»>http://puzyaka.ru/articles/archives/783</a>, а если у вас все хорошо, то смело в ЖК)) ) и удачи
touch.otvet.mail.ru
Оформление документов при постановке на учет беременных: «подводные» камни | Беременность и роды: правовые аспекты
Постановка на учет беременных: что должен врач и что должна женщина? Какие есть нюансы в остановке беременных на учет. На эти вопросы отвечает акушер-гинеколог с двадцатипятилетним стажем работы, кандидат медицинских наук, Надежда Яковлевна Жилка, возглавлявшая Отдел материнства и детства Министерства здравоохранения Украины.
 На каком сроке беременности женщина должна стать на учет в женской консультации?
На каком сроке беременности женщина должна стать на учет в женской консультации?
По беременности женщина должна встать на диспансерный учет у врача-акушера-гинеколога до 12 недель беременности, а более правильно – чем раньше, тем лучше и для здоровья беременной, и для здоровья будущего ребенка.
С чем это связано? С тем, что формирование органов плода происходит именно в первые 3 месяца беременности, в последующее время происходит рост и развитие всех органов и систем плода.
Образно говоря – каждый день первых трех месяцев беременности происходит «закладка» какого-то органа. Поэтому, если женщина не придерживается здорового образа жизни (особенно в случае непланированной беременности) или имеет неизвестные для нее отклонения в здоровье – это является риском для нарушения формирования органов будущего ребенка.
Каждой женщине необходимо помнить, что на учет по беременности она становится не для врача, а для того, чтобы своевременно пройти полное обследование и предупредить возможные нарушения в здоровье, с целью предупреждения осложнений беременности и родов, охраны плода.
Беременная при взятии на учет должна своей рукой самостоятельно заполнить «Анкету беременной» для того, чтобы дать подробную информацию для врача о возможных рисках для беременности. В случае, если беременная утаивает какое-то заболевание, которое может повлиять на плод, врач не несет за это ответственности.
И еще нужно напомнить, что ответственность за состояние свое здоровья и здоровье будущего ребенка несут будущие родители. Здесь уместно напомнить, что согласно ст. 34 Закона Украины «Основы законодательства об охране здоровья», врач в случае невыполнения пациентом назначений врача, не несет ответственности за состояние пациента, кроме случаев неотложной помощи.
Какие документы заполняет акушер-гинеколог при постановке женщины на учет по беременности?
Врач акушер-гинеколог при постановке на учет заполняет «Индивидуальную карту беременной и роженицы», а также Обменную карту, которая выдается беременной на руки с первого визита. Обменная карта – это документ беременной женщины, который необходимо всегда иметь при себе. Врач должен ответить на все вопросы беременной, назначить обследование и время следующего визита.
Правомерно ли требования благотворительного взноса при постановке на учет по беременности?
Неправомерно. Согласно с постановлением Кабинета Министров Украины от 04.08.2000 №1222 « Про затвердження Порядку отримання благодійних (добровільних) внесків і пожертв від юридичних та фізичних осіб бюджетними установами і закладами освіти, охорони здоров`я, соціального захисту культури, науки, спорту та фізичного виховання для потреб їх фінансування» благотворительный взнос должен быть добровольным. Любые вымогательства являются нарушением законодательства.
Какие обязательные анализы-исследования (в том числе УЗИ) для беременной женщины?
Приказом МОЗ Украины от 28.12.2002 № 503 Про удосконалення амбулаторної акушерсько-гінекологічної допомоги в Україні» определен стандартный перечень обследования беременной:
- Определение веса во время каждого визита.
- Измерение артериального давления, частоты сердечных сокращений во время каждого визита.
- Определение группы крови и резус-фактора.
- Общий анализ крови (при постановке на учет, в 30 нед. беременности, если необходимо чаще по показаниям).
- Общий анализ мочи (при постановке на учет, если необходимо чаще по показаниям, после 30 недель беременности – при каждом посещении врача).
- Анализ выделений из влагалища.
- Исследование крови на сифилис, австралийский антиген.
- Исследование крови на ВИЧ.
- Скрининг-тест на альфа-фетопротеин, хорионический гонадотропин, эстриол в 16-18 нед. беременности.
- Обследование молочных желез.
- Ультразвуковое исследование в сроке 9-11 нед. и в 16-21 нед. Беременности. Только эти 2 срока для УЗИ являются обязательными. В 32-36 нед. беременности УЗИ производят только по показаниям. Если врач назначает УЗИ в другие сроки беременности, он должен четко аргументировать и объяснить, с какой целью это необходимо делать. Здесь необходимо женщин предупредить, что ни в коем случае нельзя УЗИ делать для удовлетворения какого-то своего интереса (узнать пол ребенка и др.), потому что многократное необоснованное УЗИ может иметь повреждающее на плод влияние.
- Онкоцитологическое исследование.
- Кольпоскопия (микроскопическое исследование шейки матки, если это необходимо.
В каких случаях обязательна консультация генетика при постановке на учет беременных?
Консультация медицинского генетика необходима если:
- Возраст беременной 35 лет и больше. Возраст мужу 40 лет и больше.
- Наличие у одного из супругов хромосомных нарушений или пороков развития.
- Если в семье уже есть дети с:
- наследственными заболеваниями,
- врожденными пороками развития;
- хромосомными заболеваниями;
- умственной отсталостью;
- Если были в семье мертворождения.
- Также если все эти нарушения встречаются у родственников.
- Кровнородственный брак.
- Если у женщины было ранее несколько самопроизвольных выкидышей.
- Если женщина переболела во время беременности и принимала медикаменты
- Угроза прерывания беременности в раннем сроке беременности.
- если во время беременности диагностируется многоводие или маловодие.
- Если при ультразвуковом исследовании выявлены нарушения развития плода.
- Изменения в показателях при исследовании альфа-фетопротеина, хорионического гонадотропина, эстриола.
- Наличие у супругов вредных факторов на работе.
- Если у женщины имеется нарушение менструального цикла.
- Если у семьи до наступления этой беременности было бесплодие.
Медико-генетическую консультацию необходимо проводить до беременности или в ранние сроки беременности(6-8 недель).
Обязательны ли анализы на ТОРЧ-инфекции при постановке на учет по беременности?
Анализы на ТОРЧ-инфекции не являются обязательными и они не включены в стандартный пакет обследования беременной. Эти анализы назначаются по строгим показаниям согласно клиническому протоколу «Перинатальные инфекции», утвержденного приказом МОЗ Украины от 27.12.2006 №906. На сегодняшний день этот документ является, можно сказать уникальным, для ответственного и унифицированного отношения всех специалистов к диагностике и лечению ТОРЧ-инфекций во время беременности.
Во-первых, определены четкие критерии Оценки результатов исследований на ТОРЧ-инфекции, во-вторых, определена необходимость лечения той или другой инфекции, опираясь на мировые достижения.
Например, скрининг (обследование каждой беременной) на определение хламидий у беременных не проводят. Обследование проводят только при наличии клинических проявлений в остром периоде заболевания, а лечение проводят после 14 недели беременности. Четкие подходы определены и по отношению других инфекций. Но определить это может только лечащий врач акушер-гинеколог.
Может ли врач требовать сдать анализы в платной лаборатории при постановке женщины на учет беременности?
Врач должен назначить при необходимости определенный вид обследования. Если этот метод обследования не делается в том лечебном учреждении, где состоит на учете по беременности, пациентка, врач должен направить беременную в то лечебное учреждение, где этот вид исследования проводится. Если это исследование проводится только в лаборатории частной формы собственности, то беременная сама должна принять решение об обследовании.
Что касается обследования на ТОРЧ-инфекции, то в Украине уже более 5 лет производится закупка тест-систем за государственные средства для бесплатного обследования беременных на ТОРЧ-инфекции. Тестов закупается в достаточном количестве. Они распределяются по всем регионам Украины. Поэтому беременные вправе требовать от врача акушера-гинеколога обеспечения бесплатными тестами в случае необходимости обследо-вания на токсоплазмоз, краснуху, цитомегаловирусную инфекцию, герпес, хламидиоз.
Могут ли без анализов на ТОРЧ-инфекции не принять в роддом?
В родильное учреждение принимаются все беременные: обследованные и необследованные. Очень плохо, если беременная поступает без обследования, что негативно влияет на успешность родов. Но это не является причиной для отказа в приеме роженицы в родильный дом. Нет ни одной причины для отказа беременной в госпитализации в роддом.
Согласно ст. 38 Закона Украины «Основы законодательства об охране здоровья» и приказу МОЗ Украины от 29.12.2003 «Про організацію надання стаціонарної акушерсько-гінекологічної та неонатологічної допомоги в Україні», каждый пациент имеет право на свободный выбор врача и выбор лечебного учреждения.
Сроки декретного отпуска, оформление документов.
zdravoe.com
Когда вставать на учёт по беременности
Не секрет, что все женщины, ожидающие малыша, должны стоять на учете в медицинском учреждении. Это правило обусловлено необходимостью наблюдения женщины в период ожидания дитя акушером-гинекологом во избежание всяческих осложнений. Куда же можно встать на учет по беременности? Возможно ли выбрать врача для ведения беременности?
Куда встать на учет беременной женщине?
Как правило, женщина встает на учет в своей женской консультации, хотя можно выбрать любую частную клинику.
Если же женщина выбрала женскую консультацию, то обращаться следует по месту прописки. Впрочем, есть возможность прикрепления к женской консультации в другом районе. Для этого Вам потребуется паспорт, полис и соответствующее заявление. Порядок смены ЖК подробно объясняют в регистратуре.
Какие документы нужны, чтобы встать на учет?

Женщине понадобятся следующие документы:
- Паспорт;
- Полис ОМС;
- СНИЛС – страховое свидетельство;
- Регистрация места прописки, если нет на руках, можно предоставить копию аренды квартиры.
Когда все документы собраны, нужно обратиться к заведующему или главному врачу. У него пишется заявление, на основе которого произойдет прикрепление к регистратуре. Можно по своему желанию выбрать врача акушера-гинеколога, который в течение всей беременности будет вас наблюдать.
Постановка на учет во многом бюрократический процесс, который требует заполнения многих документов и заведения разных карт. У акушера-гинеколога всегда будет хранится заведенная при постановке на учет карта беременной и родильницы. В ней он будет отмечать каждую явку беременной и делать заметки о состоянии здоровья беременной и плода.
Также заполняется Обменная карта, которая выдается на руки беременной. Этот документ чрезвычайно важен, ведь в нем отмечаются все результаты проведенных анализов, состояние беременной при плановых и внеплановых осмотрах гинекологом. Обменную карту следует носить всегда с собой, даже если вы отлучаетесь всего лишь в магазин. Если вдруг Вам станет плохо и придется срочно уезжать на скорой в больницу, обменная карта станет ценным источником информации о вашем здоровье для лечащего врача.
После родов обменная карта остается в акушерском стационаре, никакие бумаги из нее роженицы не возвращаются. Обратите на это внимание. Если по незнанию будущие мамы хранят в обменке фото малыша, сделанное при 3Д УЗИ, после родов они не получат эти такие дорогие сердцу снимки обратно.
По законодательству Российской Федерации женщина при постановке на учет по беременности имеет полное право проходить все назначенные анализы и методы диагностики бесплатно.
На каком сроке вставать на учет?

Врачи рекомендуют встать на учет до 12 недель. При выполнении этого условия работающим женщинам выплачивается единовременное пособие (половина минимального оклада).
Далеко не все медучреждения принимают на учет раньше 7 недели, так как этот период крайне неустойчив и могут наблюдаться выкидыши. Это не означает, что до 7 недели не надо идти к врачу!! Напротив, скорое появление у гинеколога с момента, как вы узнали о беременности, обязательно, хотя бы для того, чтобы удостовериться, что все идет хорошо. Просто далеко не всегда вас поставят на учет в первую явку.
С другой стороны, медлить с постановкой тоже не стоит, ведь в 1 триместре плод начинает активно расти и развиваться, происходит закладка жизненно важных органов и систем, поэтому очень важно быть в этот период под наблюдением врача. Еще одна причина, по которой не стоит ждать 11-12 недель – это первый скрининг, который проводится строго в 11-13 недель, т.к. позже он не информативен.
Если Вы хотите пройти первый скрининг бесплатно, будьте готовы к возможной очереди. Вот почему так важно своевременно получить направление на скрининг – пропуск срока означает пропуск самого важного исследования 1 триместра.
Как проходит самый первый прием у врача?

Вот наступил этот волнительный момент, когда женщина впервые сидит на приеме у своего врача по беременности. В самом начале врач соберет анамнез, чтобы знать все самые важные сведения.
Анамнез жизни
Врач уточняет:
- семейное положение;
- информация о росте, весе беременной при ее рождении и аналогичные данные об отце ребенка. Наличие ряда заболеваний у супруга — повод к назначению дополнительных анализов, например, на кариотип;
- наличие заболеваний у супруга, родителей и у других родственников беременной;
- место работы и профессиональные вредности (это очень важно, так как может пагубно влиять на здоровье будущей мамы и малыша). Например, если женщина работает парикмахером, то постоянное воздействие токсических веществ может привести к неблагоприятным последствиям.
- бытовые условия проживания. Здесь задействован психологический фактор (стрессы, переживания).
Анамнез заболеваний
Врачу необходимо знать о перенесенных заболеваниях за всю жизнь, хирургических вмешательствах в различные органы и системы.
Акушерско-гинекологический анамнез
Врачу необходимо знать:
- перенесенные и имеющиеся заболевания репродуктивной системы беременной, так как это напрямую влияет на течение беременности;
- проведенные гинекологические операции: аборты, выскабливания матки и другие;
- количество абортов, беременностей и родов — немаловажный фактор;
- итоги каждой беременности, ход родов, пол и вес новорожденных;
- если было кесарево сечение – показания к нему, ход операции и восстановление после нее;
- если проведен аборт, то на каком сроке, какие осложнения имелись после этого.
Аллергологический анамнез
Врач должен быть осведомлен об аллергических реакциях на пищевые продукты и препараты, чтобы правильно подобрать лечение.
На приеме у врача проводится гинекологический осмотр, во время которого гинеколог возьмет мазок на степень чистоты влагалища, оценит состояние детородных органов женщины.
После осмотра назначается ряд профилактических анализов:
Низкие показатели данного гормона могут свидетельствовать об эктопической беременности. Все эти показатели нужно знать врачу, чтобы беременность и роды протекали благоприятно.
Мария Телешева, акушер, специально для Mirmam.pro
Полезное видео
mirmam.pro

